研究人员探索移植排斥的新驱动力:血小板
约翰·霍普金斯大学(Johns Hopkins)科学家的一份新报告显示,血小板——血液中的一种微小而又相对未知的物质,以其在凝血过程中的作用而为人所知,同时也能增强持续的免疫系统炎症反应,而炎症反应在器官移植排斥反应中起着关键作用。
“血小板潜在地支配着移植生物学的许多方面,”克雷格·莫瑞尔博士说,他是约翰·霍普金斯大学医学院分子和比较病理生物学的助理教授。“我们的数据以及其他人的数据显示,血小板和免疫系统之间存在着令人惊讶的相互作用,所以现在是整个移植界关注血小板的时候了。”
自述为“血小板家伙”的Morrell被这些未被探索的循环体生物学所吸引,他与移植领域的临床医生合作写了一篇关于血小板和移植生物学的全面综述,发表在1月号的《世界医学杂志》上美国移植杂志。
莫雷尔说:“当移植组织遭到排斥时,血小板就会在供给组织的血管内部排成一排。”“事实证明,他们不仅仅是旁观者,而且在推动这种排斥的过程中也发挥了作用。”
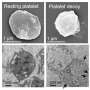
作为血液中最丰富的细胞类型之一——仅次于携带氧气的红色细胞——血小板是普遍存在的,但相对来说还未被探索,Morrell说。“这些小细胞中有多少潜在的活性分子,这太疯狂了,我们才刚刚开始欣赏它们的促炎特性。”
事实上,来自Morrell和其他人的越来越多的证据表明,血小板是一种持续的和一般的免疫反应的一部分,可以触发或加剧器官排斥。莫雷尔说,它们不仅能迅速赶到伤口现场,粘附在局部血管上,防止致命的出血,还能排出能“与”免疫系统白细胞“对话”的颗粒,从各处招募白细胞,以防止潜在的感染。
总的来说,血小板的作用是非常好的,莫雷尔说,但在器官移植的情况下,它们的促炎功能失去控制,在促进最初的伤口愈合后,它们的作用是弊大于利。
长期来看,使用药物或其他方法使血小板保持安静和非炎症性的策略可能有利于移植患者,因为慢性排斥与急性或即时器官排斥不同据约翰霍普金斯大学医学院医学教授、肾脏移植医学主任哈米德·拉布博士说,肾移植是目前几乎没有治疗的主要并发症。
在之前的研究中,Morrell和他的团队使用了移植皮肤的小鼠,他们注意到血小板相互作用的增加导致白细胞与血管内壁相互作用的增加和延长,并加重了移植血管的损伤。
Morrell说:“我们观察了有血小板和没有血小板的老鼠体内血小板通过移植皮肤的血管流动,并通过比较这些流动的速度来确定组织-血小板之间的相互作用。”他们的团队最终证明,对移植组织产生反应的抗体激发了血小板活化和白细胞招募。
对血小板减少小鼠组织的研究帮助证实了血小板在白细胞激活和招募中的重要性,强烈提示限制炎症反应可能提高移植组织的存活。
越来越多的证据表明,血小板不仅在移植后被激活,而且在器官摘取过程中也被激活,这为正面攻击器官损伤和排斥提供了新的机会,Rabb说。目前抗排斥药物的传统目标是所谓的T淋巴细胞——一种白细胞,被认为是针对任何外来组织(包括移植)的免疫反应的主要协调者。
拉伯说:“当时的想法是,如果我们攻击了将军,会引起强烈的排斥,这会让军队陷入混乱。”“因此,传统疗法抑制或消耗T淋巴细胞和免疫系统的其他白细胞成分。这一领域最新的产物是血小板,它代表了一个针对器官损伤的效应者的机会,而不仅仅是一般的。”
资料来源:约翰·霍普金斯医疗机构











用户评论