在感染期间,免疫信号通路的不适当激活会使身体容易发生败血症

炎症反应是一把双刃剑——它能使身体对感染产生强有力的防御,但如果任由其失控,也会造成严重的生理损伤。当感染转变为败血症时,患者会经历两种最糟糕的情况。它们经历最初的强烈炎症反应,随后让位于免疫抑制,此时免疫细胞不再对细菌产生的有毒分子产生反应。
新加坡a *STAR免疫网络的Subhra Biswas说:“败血症是全球重症监护病房死亡的主要原因,但目前还没有可靠的生物标志物或特定的药物疗法。”多亏了比斯瓦斯和他的同事们的新见解,这种情况可能很快就会改变。他们揭示了一个特定的群体是如何免疫细胞单核细胞会加剧这种情况。
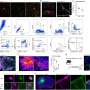
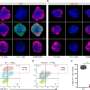
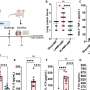
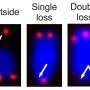
Biswas解释说:“据信,这些细胞在调节脓毒症的炎症和免疫抑制特征方面发挥了作用。”然而,单核细胞有多种亚型,每一种都表现为不同的集合细胞表面蛋白这可能会激活不同的下游信号通路。在这项研究中,比斯瓦斯和他的同事们专注于一种名为CD16的受体蛋白,它主要表达在一种特定的单核细胞亚型上。在脓毒症患者的血液中,他们发现表达cd16的单核细胞数量增加。
在许多感染中,败血症主要由toll样受体4 (TLR4)蛋白激活的信号通路介导。Biswas和同事了解到CD16激活调节单核细胞中TLR4信号的作用,从而可能导致败血症的进展。他们观察到,单核细胞中CD16和TLR4的刺激会导致一些导致炎症的基因的表达增加。然而,cd16介导的信号也导致抑制脓毒症初始炎症阶段信号通路的分子表达。比斯瓦斯说:“这些结果表明,这种途径可能作为一个‘开关’,在炎症过程中提示单核细胞的功能。”
虽然CD16单核细胞似乎是导致败血症的重要因素,但Biswas指出,在考虑将其作为治疗重点之前,需要进一步阐明其作用。他说:“在败血症的错误阶段瞄准这些细胞可能会给患者带来问题。”因此,他和他的团队将继续绘制单核细胞在脓毒症中的作用,以了解如何阻止病情发展。