“泡泡男孩”病的新基因疗法似乎有效、安全

根据Dana-Farber/波士顿儿童癌症和血液疾病中心和其他机构进行的一项国际临床试验,一种新型的基因疗法对患有x连锁严重联合免疫缺陷综合征(SCID-X1)的男孩来说,似乎是有效和安全的。SCID-X1是一种危及生命的疾病,也被称为“泡泡男孩”病。早期数据表明,这种疗法可以避免十多年前欧洲开创性基因治疗试验中四分之一的SCID-X1患者出现的晚期白血病。
研究小组今天在《美国医学杂志》上报告说,迄今为止,9名被招募参加试验的男孩中,有8人在治疗后存活了12到38个月,没有scid - x1相关感染新英格兰医学杂志.仅靠基因治疗,8个孩子中就有7个产生了正常的免疫系统。对这两个男孩的新t细胞(t细胞是人体免疫系统的关键组成部分)的遗传学研究显示,用于传递基因疗法的病毒载体并没有导致在已知致癌基因附近插入载体的细胞扩张,这让人们对载体的长期安全性抱有谨慎的希望。在基因疗法开始的时候,一个孩子死于严重的感染。如果不及时治疗,患有SCID-X1的男孩通常会在一周岁前死于感染。
研究人员将继续监测患者的任何与治疗相关的白血病的迹象15年。在之前的欧洲试验中——这是第一次证明基因疗法成功治愈疾病的潜力——白血病在治疗后2 - 5年出现。这一结果是多年来共同减缓基因治疗临床进展的几个事件之一。
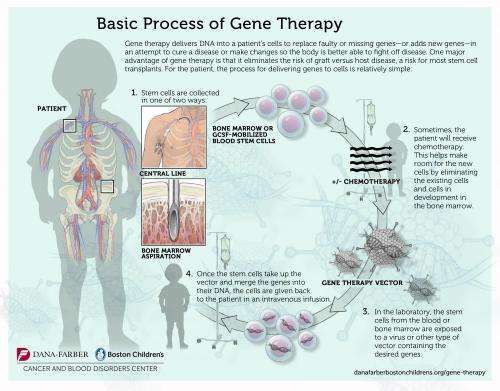
为当前试验创建的改良载体是一种自我灭活的γ -逆转录病毒,旨在有效地传递其有效载荷,同时最大限度地减少无意中打开可能导致白血病的致癌基因的机会。
“我们的目标是从先前的试验中获取分子数据,并使用它来生产一种有效的载体,同时降低白血病的风险,”David a . Williams医学博士说,他是Dana-Farber/Boston Children's的领导者,血液学/肿瘤学部门负责人,波士顿儿童医院临床和转化研究主任,该项目的首席研究员基因治疗试验他是《新jm》论文的资深通讯作者。“我们研究的疗效数据很清楚:载体确实可以纠正疾病。通过替代终点,我们提高了治疗的安全性,尽管现在说我们已经完全消除了白血病的长期风险还为时过早。”
在一轮治疗后,基因治疗成功的7个男孩中有6个达到了试验的主要疗效终点——每微升血液中的t细胞数量超过300个,t细胞在植物血凝素刺激下增殖(一种用于测量t细胞对病原体反应能力的测试)。第七个男孩接受了第二轮基因治疗,尽管t细胞数量相对较低,但他仍然健康。第八名存活的患者在基因治疗无法刺激t细胞产生后,成功地接受了传统的造血干细胞移植治疗。
“只有少数患有SCID-X1的婴儿有标准移植的最佳供体,即组织类型匹配的兄弟或姐妹,”共同主要作者Sung-Yun Pai医学博士说,他是Dana-Farber/波士顿儿童医院的儿科血液学家/肿瘤学家。“至于其他的,基因治疗是一种治疗选择,可以避免寻找替代供体的需要,并避免异体移植的并发症,如移植物抗宿主病。”
试验的核心问题是新的自我失活病毒载体能够安全成功地将一种称为IL-2受体γ (IL2RG)亚单位的基因送入患者的造血干细胞。在出生时患有SCID-X1的男孩中,突变使IL2RG基因失去活性,剥夺了孩子产生功能性免疫系统的能力。
进一步探索