量化乳腺癌风险的乳房密度
乳腺癌与乳房密度高的浓度有很强的联系。这些是病例,其中患者先前已经过乳房X线摄影筛选并被清除为“正常”。随后的癌症诊断表明乳房X线照相术失败检测乳腺癌。
“乳房X线照相术评估的乳房密度,表示为放射学致密纤维瘤组织占据的乳房X线照片的百分比,是乳房X线监测筛查失败的强预测因子乳腺癌病变。“[ng等人,柳叶刀肿瘤学(2012年4月第13卷)
高度乳腺癌的风险乳房密度两倍高于其他因素(除非疾病的家族史出现40-49岁)。乳房密度是否是一个独立的危险因素,或对其他癌症风险因素的兴奋剂仍在讨论。
马来西亚大学的研究人员,Kwan Hoong NG教授和他的团队发表了两篇关于这一课题的论文——“临床乳房密度测量的标准化”,强调了乳房密度测量需要标准化的方案[NG等人,柳叶刀肿瘤学,Vol. 13, 2012年4月],和“Vision 20/20:乳房x线成像技术(Mammographic Breast Density and its Clinical Applications)是过去40年乳房密度测量的综合综述,以及目前和未来在乳腺癌中的应用[Ng等人,医学物理学42:7059,2015]。
什么是乳房密度?
在乳房X光检查期间,一次将一个乳房放在坚固的平板上。然后另一个板在乳房上施加压力,导致两个面板之间的乳房压缩。压缩延伸出乳房组织并消除运动,从而减少了模糊图像的机会。
然后,放射科医生将使用乳房图像图像确定女性乳房的密度。乳房X线照片上的致密组织看起来是白色的,并且由脂肪纤维瘤(纤维粒细胞组织(结缔组织和上皮)较少。由于乳腺癌上的致密和癌组织均为白色,因此癌症病变可能是“掩盖”或隐藏的致密组织。乳房X线照片的较暗区域对应于较少衰减的脂肪(脂肪)组织。与脂肪相比,高乳房密度意味着更大量的乳房和结缔组织。
乳腺癌与危险因素的联系
研究表明,乳腺密集的女性具有4至6倍的增加患乳腺癌的风险。年龄和BRCA基因突变载体状态进一步增加所涉及的相对风险。即使与疾病的直接家族历史相关的相对风险或任何月经或生殖危险因素相关的相对风险,与高乳腺密度相关的乳腺癌的相对风险显着大于这些因素。
美国癌症协会的乳腺癌事实和数据2011-2012透露,浓密的乳房可能比平均密度的乳腺肿大,而且脂肪乳房相比平均密度乳房相比,脂肪乳房大约可能发展癌症。
此外,国家癌症研究所(NCI)提供了目前乳腺癌风险预测模型的列表,即绝对风险预测模型,基因载体状态风险预测模型,高风险的女性风险预测模型。这些模型有助于识别高危人患乳腺癌,允许早期或更频繁的筛选和咨询。
绝对癌症风险是具有给定危险因素和给定年龄的个体的概率将在规定的时间段内发展癌症。种族,年龄,性别,遗传学,体重指数,癌症家族史,烟草史,使用阿司匹林和非甾体抗炎药(NSAIDs),身体活动,使用激素替代治疗(HRT),生殖因素,癌症筛查的历史,以及饮食因素。
基因载体状态风险预测模型估计在给定的家庭或个体中检测癌症易感性基因(例如,BRCA1和BRCA2)中突变的可能性。
但在乳房密度方面,有好消息在望。乳房密度是一个可改变的风险因素,可以通过遵循生活方式参数、食物消费(如蔬菜、维生素D、钙)和使用他莫昔芬来解决。
测量乳房密度:放射学家评估,2D表面积基础和3d体积乳房密度
然而,评估乳房密度的挑战在于,没有标准对乳房密度的常识,并且目前有许多不同的测量方式。[Ng等,柳叶甘蓝肿瘤,Vol。2012年4月13日]
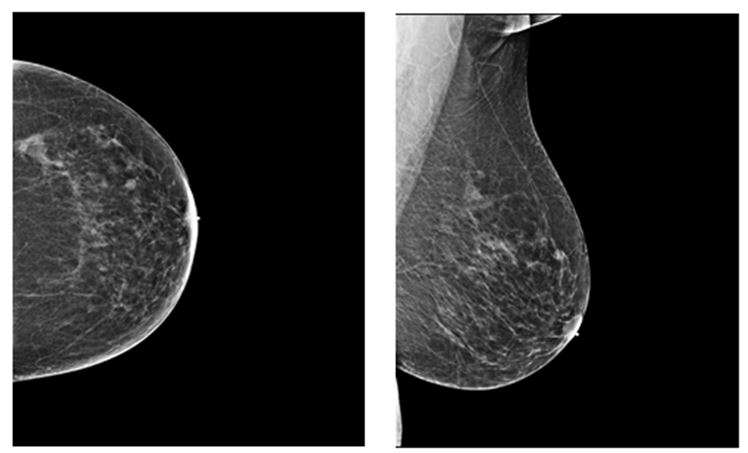
Vision 20/20文章跟踪了从图案分析到基于面积分析的乳房密度估计的发展,以及当前自动体积乳房密度(VBD)分析。John Wolfe教授和其他20世纪70年代的母乳密度和癌症之间的初始联系。他们使用乳房组织分层的工作LED它们旨在表明某些密度模式显着发展乳腺癌。
(a)基于分类方案的放射科学评估
通常,在几种分类方案的基础上,通过放射科医师目视评估乳房X线乳腺密度;最广泛使用的是乳房成像报告和数据系统(BI-RADS),Boyd的六个类别分类和塔巴尔。“视觉评估”术语表明了令人关切的固有原因。此类评估是主观的,取决于报告放射科学家的技能和经验。
乳房x光片根据获得途径的不同有不同的外观。一个有经验的放射科医生应该知道影响任何读数的环境因素,比如使用的x光照射,适当的压缩,以及乳房的确切位置。在一个不太熟练的放射科医生手里,结果可能会大不相同。
1993年,美国放射科学院(ACR)开始了在Bi-Rad字典的第3版中标准化乳房密度报告的过程。在2013年,鉴于乳房密度报告的注意力增加,ACR决定将Bi-Rads密度集中在错过癌症的风险。在第5版中,ACR重申,乳房密度是对乳腺中致密组织体积的评估。
BI-RADS第5版乳房组成分类:
- (a)乳房几乎完全是脂肪。
- (b)纤维族密度散射地区。
- (c)乳房是异质的密集,这可能会模糊小质量。
- (d)乳房密度极高,降低了乳房x光检查的敏感性。
实际上,ACR在第五版中明确说明,2D乳房X线照片的主观估计是卷的不精确指标。
乳房X线照相术的敏感性已显示在致密乳房中低至48%(脂肪乳房的98%)。因此,每秒或第三次癌症可能会在患有致密乳房的女性中错过。此外,涉及在不同X射线系统上8岁以上成像的同一女性的实验揭示了乳房密度的不同结果。
(b)基于2D表面积
在20世纪80年代,沃尔夫教授的工作,诺曼博德教授与马丁亚菲教授开发积云,这是一种基于视觉区域的密度评估的半自动密度软件。
这种评估方法利用平面图,迭代阈值和分割分析。但随着半自动计算机化方法的发展,若干值得注意的放射科医生表示担心,虽然放射科医师可以猜测致密乳腺组织的百分比,但它们使用2D(基于表面区域的)信息来评估3-D组织。因此,它们不能在任何绝对意义上准确。
所以我们的问题是看x光或乳房x光(2D),并试图(通过某些方法和分析)确定致密纤维腺组织与整个乳房的体积比。结果是定量的,半自动的,但仍然是主观的(在某种程度上)。
半自动密度软件积云是一个有前途的研究工具,但由于需要的时间,其临床实用性有限。由于乳房X线摄影系统,乳房组合物和图像处理算法的可变性,随后试图可靠地自动化密度评估。
(c)3-D容量乳房密度
在Vision 20/20文章中,由Ralph Highnam,Ph.D.和Sir教授Mike Brady引用的工作,对容量乳房密度(VBD)进行了许多原因。体积乳房密度利用基于X射线成像过程的物理学的客观方法。
结果是定量,自动化,目标和可重复的。为了获得真实的真实物理测量,使用乳房密度的客观测量。它独立于设备(即,无论不同的X射线系统),曝光因子和放射线技术。VBD提供全乳腺,致密组织和脂肪组织的绝对体积(和区域)。此外,它与MRI和CT相吻合良好,并与Visual Bi-Rad相关联。

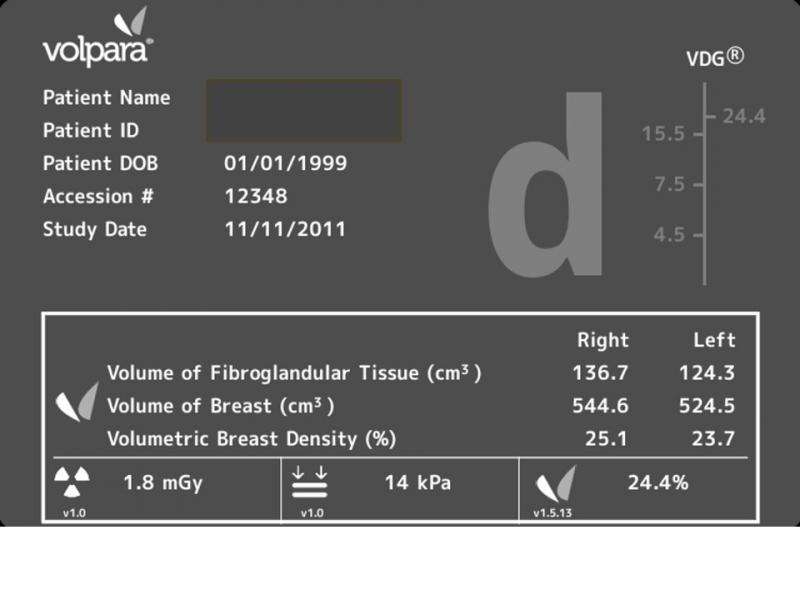
除了常规乳房X线摄影之外,可以使用衡量体积密度的商业软件正在变得可用。R2 Quantratm(Hologic),Volparatm(Matakina),光谱(飞利浦)和M-VU(Vucomp)计划。尚未建立国际社会的稳健性和验收,而是绩效调查。
Volpara基于使用纤维绿组织的体积除以乳房内的组织总量的纤维绿组组织的数量来产生数学,计算机驱动的乳房密度测量。除了使用Volkadentys围绕全球领先的研究网站的数十个出版物,该软件已经针对2006年DMIST研究的子集和对抗母纤维群体的多种独立研究和多种独立研究进行了验证。
体积乳房密度是可重复的,易于自动化。VBD测量的巨大改进有望满足放射学家、流行病学家、外科医生和物理学家的需求。
迈向评估乳房密度的国际标准方案
乳腺密度信息与临床决策相关,用于筛选,诊断,干预和乳腺癌的管理。我们需要具有标准化,可靠和可重复的乳房密度测量。这将促进比较分析,更准确的风险预测,并为乳腺癌提供比目前可用的更量身定制的,战略性,经济高效的筛查。
目前,乳房密度测量已被用于跟踪随时间或用药处理发生的密度模式的变化,例如激素替代治疗(HRT)。评估他莫昔芬对个人的有效性也很有用。
在长期的情况下,通过标准化的协议到位,可以跟踪随时间的全局和区域乳房密度变化的监测。这使得能够更好地检测乳腺癌早期迹象。此外,卫生政策制定者将能够确定个人的放映年龄,并节省治疗费用。
美国立法和“你是密集的?”宣传运动
乳房密度及其与癌症联系的重要性引起了美国政策制定者的关注。美国国会在1992年介绍了乳房X线摄影质量标准法案(MQSA),以及2011年的乳房X线摄影报告法。关于乳房密度通知法(Connecticut 2009,以及德克萨斯州2012年),它需要医生提供有关患者的乳房密度的信息在每个乳房X线术摘要中。此外,他们必须提供有关人们面临着浓密乳房的增加的风险的建议,并争议 - 可以有益的补充筛查程序。2012年,颁布了乳房密度和乳房X线摄影法。截至2016年8月,美国28个州通过了这一立法。
同时工作,提高对乳腺密度和乳腺癌之间联系的意识,你是密集的吗?Nancy Mappello,Ph.D的运动旨在确保妇女被告知其乳房密度,以便他们了解乳房X线摄影筛选的局限性,从而决定使用另一种互补的方式进行成像。
卡佩罗医生作为倡导者的热情源于她自己的创伤经历。2004年初,她被诊断出患有晚期乳腺癌。在她的第11次乳房x光检查报告为“正常”后,她被确诊为乳腺癌。直到2004年,卡佩罗医生每年都要认真地进行乳房x光检查。这是她第一次听说乳房密度,并意识到乳房x光检查报告的细节通常不会与患者分享。卡佩罗接受了包括化疗、放疗、多次手术和激素治疗在内的积极治疗。
结论
增加的乳腺密度与乳腺癌的风险较高有关。乳房密度只是风险模型中的一个变量(但是强大的指标)。是否减少乳房密度也降低了癌症风险是辩论的主题。大多数关于乳房密度的研究都基于2D乳房图。因此,我们需要谨慎地使用它作为乳腺癌的预测因子。我们需要研究由于乳房的3-D结构而学习体积信息。
已显示乳房X线摄影筛选对致密乳房的灵敏度降低。这意味着存在隐藏癌症病变的风险(掩蔽风险)。预计更加强大和准确的风险模型将开发出来。
对许多女性来说,乳房密度测量工作可能会让她们的生活变得更好。迫切需要建立乳房密度测量的国际标准协议。
研究和医学界呼吁疏忽促进乳房密度意识的巨大需求。当乳腺密度能够指示乳腺癌的早期迹象时,它有可能拯救许多来自晚期诊断的创伤及其随后的治疗过程。








用户评论