靶向血管改善癌症免疫治疗
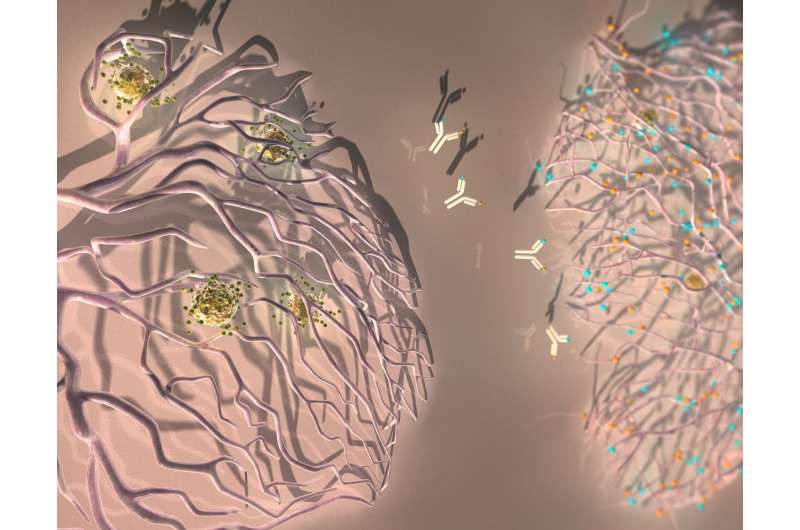
EPFL的科学家通过阻断两种调节肿瘤血管生长的蛋白质,提高了癌症免疫治疗的疗效。
癌症免疫疗法旨在增强或恢复患者的免疫系统——即T细胞——识别和攻击的能力癌症。但是肿瘤使用多种策略来对抗免疫攻击,使得免疫疗法只对少数患者有效。例如,他们生产血阻断而不是促进T细胞到达的血管。EPFL的科学家们现在已经通过重新编程免疫疗法来提高对不同癌症类型的疗效肿瘤血管。该研究发表于科学转化医学,并登上了杂志封面。
饥饿的肿瘤
肿瘤血管为生长中的癌细胞提供氧气和营养。EPFL的Michele De Palma实验室专注于两种叫做VEGFA和ANGPT2的蛋白质,肿瘤产生这两种蛋白质来刺激新血管的生长。阻断VEGFA和ANGPT2的作用可能抑制血管的生长,限制氧气和营养物质的供应,使肿瘤饥饿。
为了同时阻断VEGFA和ANGPT2, EPFL的科学家使用了一种叫做A2V的抗体。该团队在乳腺癌、胰腺癌和黑色素瘤的实验模型中测试了A2V。他们发现A2V提供了明确的治疗益处,而单独阻断VEGFA或ANGPT2的抗体的疗效更有限。重要的是,A2V还能抑制癌细胞转移,而这种转移对癌症患者来说往往是致命的。
A2V重新编程肿瘤血管
在VEGFA和ANGPT2的作用下,肿瘤血管也获得了一种异常的结构,阻碍了T细胞的通过,从而限制了免疫治疗的效果。A2V使许多肿瘤血管消退,但部分肿瘤血管在治疗后仍存在。
“一个有趣的发现是,A2V不仅使大部分肿瘤血管退化,而且还逆转了那些残留的异常特征,使它们与正常血管相似,更易于抗肿瘤T细胞的到来,”De Palma说。事实上,A2V促进活化的T细胞“外渗”进入肿瘤,这一过程需要启动针对肿瘤的免疫反应。
A2V帮助检查点阻断器
肿瘤可以通过巡逻免疫细胞(如T细胞)来逃避检测和攻击。肿瘤通过表达被称为“免疫检查点配体”的特定蛋白质来实现这一点。其中之一是蛋白质PD-L1(程序性死亡配体1),它与T细胞表面的受体(PD-1)结合,阻止它们攻击肿瘤。解决这个问题的一种方法是使用检查点抑制剂。这些抗体通常发现并结合肿瘤上的免疫检查点蛋白,从而使它们容易受到免疫攻击。
EPFL研究人员发现,A2V治疗促进肿瘤血管周围激活T细胞的积累,也触发了一种防御反应:血管开始产生检查点配体PD-L1,努力“盲视”攻击T细胞。然而,研究人员发现,可以通过阻断PD-1受体来克服这一障碍。事实上,一种抗pd -1抗体进一步提高了A2V的抗肿瘤作用。
“这些数据提醒我们,抗癌疗法的耐药性机制总是存在的。而A2V对肿瘤血管促进活化的T细胞,即抗肿瘤T细胞的到达细胞在它们向肿瘤微环境外渗时迅速被抑制。
这项研究对癌症免疫疗法。“我们的工作表明,某些抗血管生成药物,即ANGPT2抑制剂,对肿瘤的影响比最初认为的更深远。除了靶向血管外,它们还有助于启动抗肿瘤免疫反应,这可以通过免疫检查点封锁来加强。”
进一步探索







用户评论