为了更有效的免疫治疗试验,胶质母细胞瘤“生态系统”被重新定义
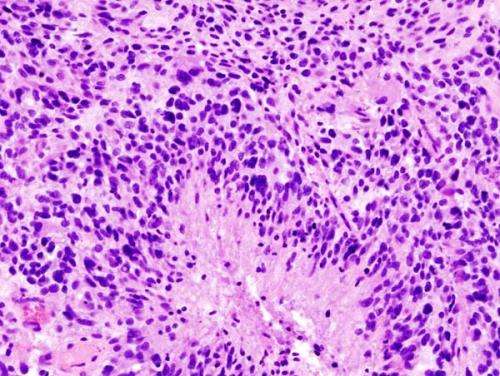
一个研究小组揭示了胶质母细胞瘤(GBM)肿瘤的内在基因表达模式,这一发现可能推动对GBM——成人最常见、最致命的原发性恶性脑瘤——更有效的治疗。
杰克逊实验室(JAX)Roel Verhaak教授,博士,博士是发表的论文的高级作者癌细胞显示肿瘤基因表达式不同于周围免疫细胞的模式,并表征化疗和放射治疗的影响。
Verhaak是第一个Landmark 2010纸的作者癌细胞这建立了四个基于GBM-Proneural,间充质,神经和古典的亚类亚类分子标记在病人肿瘤中发现。这篇论文在研究领域有广泛的影响,然而,Verhaak观察到,“这四种亚型还没有转化为差异治疗策略。每个胶质母细胞瘤患者接受的治疗基本上是相同的。我们希望我们的最新工作将提高对如何对患者进行最佳分层的理解,向精准医疗和更有针对性、更有效的治疗又迈进了一步。”
肿瘤周围的细胞被称为肿瘤的微环境,通常包括免疫细胞,支持细胞和其他正常细胞。捐赠给组织堤的肿瘤由微环境细胞,癌细胞和外科医生的混合物组成,安全的安全余量,以确保避免损坏的必要脑功能的同时去除癌组织。
在新论文中,研究团队分离了肿瘤微环境的贡献的GBM肿瘤的内在基因表达,并观察了替莫唑胺的标准癌症治疗方案的影响,以及减去了效果治疗肿瘤相关的非癌细胞。
“通过分离出微环境的贡献,我们对数百种肿瘤的‘生态系统’有了更清晰的认识,”Verhaak说。“我们确定了微环境中有哪些类型的细胞以及它们的作用,还评估了治疗如何影响微环境以及肿瘤细胞他们自己。”
(通过这种方法,研究人员发现界定GBM神经亚型的分子标记可以归因于正常神经组织的存在肿瘤余量,因此不代表真正的亚型。)
通过学习基因表达模式在治疗后的胶质母细胞瘤中,它们的分析还显示出巨噬细胞的存在与接受放射治疗的GBM患者的较差的结果相关,并且具有相对较高的点突变的肿瘤具有增加的正数量增加细胞这表明它们可能对一种称为检查点抑制剂的免疫疗法产生反应。
得到的基因表达数据集是公开可用于研究人员的,为更准确的指导免疫治疗试验提供胶质母细胞瘤特征的全面型材。








用户评论