对自身免疫性疾病的新策略展示了临床前动物模型的安全性和疗效
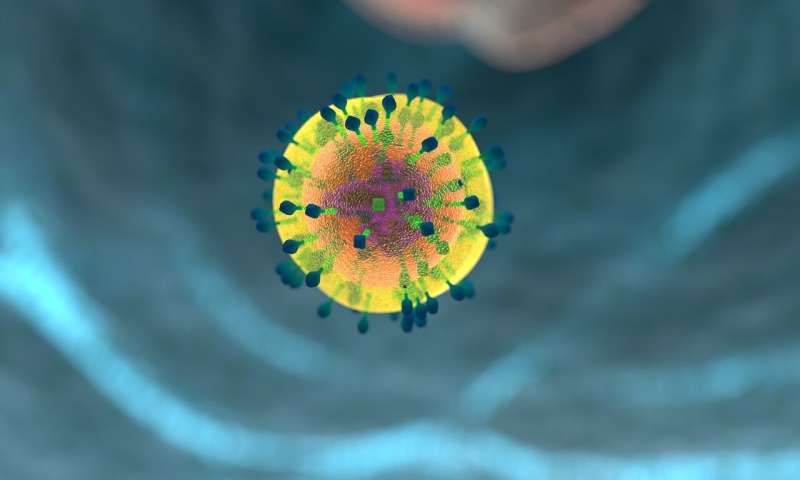
宾夕法尼亚大学佩雷尔曼医学院的研究人员发现,在动物模型的临床前研究中,一种治疗自身免疫性疾病黏膜寻常性天疱疮(PV)的强大的、潜在的新疗法似乎安全有效。研究人员设计并开发了这种新的靶向细胞治疗方法,这种方法是基于一种被称为嵌合抗原受体(CAR) T细胞治疗的尖端抗癌策略,这种技术可以修改患者自身的T细胞来攻击癌细胞。类似的修饰引导T细胞选择性地破坏引起PV的自身反应性B细胞。这些发现,包括细胞培养、动物实验,以及被称为高通量膜蛋白质组阵列的非常有力的测试,为临床研究的启动铺平了道路,并为可能开发基于细胞的自身免疫疾病的新疗法建立了临床前测试范式。这项研究发表在临床调查杂志。
“基于这些研究,FDA清除了一种调查的新药物应用,使第一人体临床试验能够测试这种新疗法的安全性和耐受性,以测试粘膜占优势PV的患者的安全性和耐受性,”研究共同高级作者Aimee Payne表示,MD,Ph.D.,Penn的皮肤科教授。
粘液PV,影响美国超过4,000人,是造成的免疫系统错误地将人体自身的一种蛋白质解释为“外来的”,并对其发起抗体攻击。这种名为桥蛋白3 (DSG3)的蛋白质存在于口腔内膜和其他孔口,患者会经历口腔和其他粘膜部位起泡,并可能出现致命的并发症。尽管目前的治疗方法,包括类固醇和其他广泛的免疫抑制药物,可能是有效的,但它们需要长期使用,并有明显的副作用,包括增加对危险感染的脆弱性。
Payne和她的同事寻求更安全,更有针对性的治疗方法,只会淘汰细胞对DSG3进行抗体,同时将其余的免疫系统完整。
为实现这一目标,他们使用了Car T细胞疗法的改良版本。在过去的十年里,多次汽车T细胞疗法成功地发展成新的,批准的某些B细胞白血病和淋巴瘤患者的新的,批准的治疗选择。
在标准汽车T细胞方法中,医生收获来自患者血液的T细胞,修饰T细胞攻击B细胞,生长并扩大实验室中的改变的T细胞,然后将这些汽车T细胞加入患者寻求和破坏身体中的所有B细胞,包括淋巴瘤引起和正常的B细胞。
B细胞是制备抗体的免疫细胞,包括PV患者中针对DSG3的抗体。但代替使用汽车T细胞策略擦除PV患者中的所有B细胞,研究团队适应了更准确的策略 - ;该思想是使用DSG3修饰PV患者的T细胞作为修饰T细胞表面上的诱饵受体的一部分,编程它们仅攻击并杀死产生B细胞的抗DSG3抗体。
原则上,这种“外科手术”方法只会破坏产生引起PV的抗体的特定B细胞,同时留下免疫系统的其余部分完整 - 因此避免了来自广泛的患者的患者增加的感染风险免疫抑制。
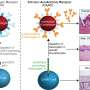
在本文中,研究人员报告了这种新策略的成功临床前测试的胰阶室,称为Desmoglein 3嵌合自身抗体受体T细胞(DSG3-CAANT)。在他们的调查结果中:
- 在具有来自光伏患者的B细胞的实验室细胞培养测试中,DSG3-凯马特细胞几乎所有抗DSG3b细胞杀死,同时保留其他B细胞。
- 在PV的被动转移杂交瘤细胞系和活性免疫小鼠模型中,DSG3-CAANT治疗改善了泡罩状疾病的迹象并降低了抗DSG3抗体的水平,而无表观毒性。
- 在人细胞和高通量膜蛋白质组阵列的离体培养中,DSG3-凯马细胞似乎没有与预期靶标以外的靶标无相关的相互作用:B细胞靶向DSG3。
- 从接受免疫抑制治疗的PV患者收集的细胞中制造DSG3-CAART与从健康捐赠者收集的细胞一样好,除了一小部分接受高剂量以上免疫抑制药物的患者;然而,在所有情况下都得到了细胞产物。
基于有前途的临床前实验,包括实验数据发表于最近的JCI文章,FDA最近清除了一项调查的新药物申请,为DSG3-CAANT的1期临床试验,该临床试验开始于7月招募患者。
佩恩说,原则上,一种类似的、高度靶向的策略,即使用T细胞来摧毁产生有害抗体的错误B细胞群,可以用于应对其他自身免疫条件。
Payne说:“我们在这里提出的临床前数据提供了一个基础,可能有助于为其他抗体介导疾病的CAART疗法的未来发展提供信息。”
进一步探索











用户评论