文化或不培养:新工具有助于决定 - 并降低抗生素使用
词典对管家的定义是“正确、负责地照顾事物,以便它们能被有效使用的工作”。在儿科重症监护病房(PICU),这种观念及其所承担的责任比其他任何地方都要严肃,尤其是当它涉及到如何正确使用抗生素时。现在,约翰霍普金斯医学院的研究人员希望通过一种新的床边工具,让这项高价值的医疗任务变得更简单、更有效,这种工具可以帮助临床医生更好地确定何时测试用于危重儿科患者的气管插管中的细菌。
调查结果报告于2021年5月期刊ob体育开户网址。
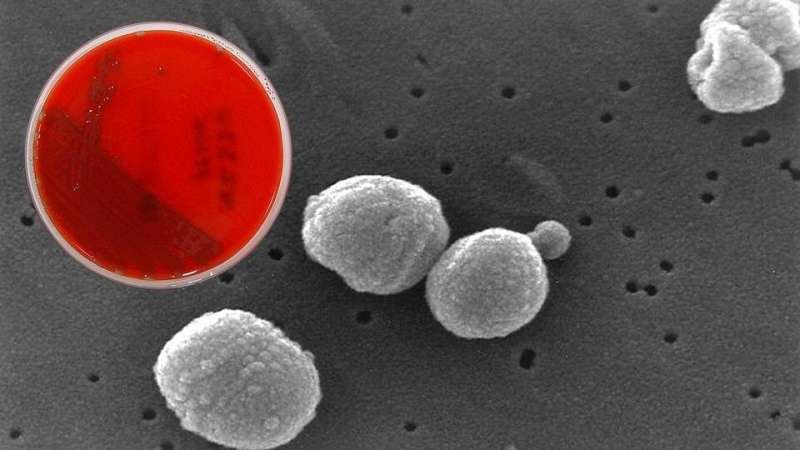
为了诊断潜在的严重细菌呼吸道感染,在PICU患者中接受侵入式机械通气与气管导管,医生和护士经常从管内部(称为气管内吸汗)和培养物在实验室中获得分泌物。The problem with these endotracheal aspirate cultures (EACs) is they may lead to a case of mistaken identity that could do the patient more harm than good, says study lead author Anna Sick-Samuels, M.D., M.P.H., a pediatric infectious disease specialist at Johns Hopkins Children's Center and assistant professor of pediatrics at the Johns Hopkins University School of Medicine.
“人类呼吸道远离无菌环境,因此从吸入样品中培养的细菌可能只是身体正常微生物群的一部分,而不是导致需要抗生素的感染,”生病的样赛说。“然而,这些培养物中任何细菌的检测通常被误解为呼吸机相关感染的符号,然后可能导致不必要的和潜在的抗生素治疗。”
为了解决这个问题,sicks - samuels和她的同事开发了一种用于PICU的临床决策支持算法。该算法是一个简单的流程图,逐步更加确定,“是或否”的标准,临床医生可以作出知情的,而不是投机的决定,是否需要EAC。
“该算法标准化了思考过程并使临床医生仔细考虑是否要求EAC,这反过来又防止了对细菌的‘条件反射’反应和抗生素的不当使用,”sicks - samuels说。“它还有助于减少临床医生对同一病人重复使用EACs的问题,即使相同的细菌通常会在重复培养中再次生长。”
对于患有气管造口术(手术创建的气道直接进入气管)或气管内的患者的PICU患者超过48小时,SALS-SAMUELS解释说,该算法仅当以下情况询问临床医生只有在:
- 随着时间的推移,患者在气管切开术或气管插管中有越来越多的分泌物。
- 至少还有一种感染的证据,比如发烧超过38摄氏度(100.4华氏度),白细胞计数增加,或胸部x光检查表明肺炎正在发展。
- 患者在过去三天内没有另一个EAC。
为了测试其算法的有效性,SAL-SAMUELS和她的研究团队将其作为儿童中心PICU的12个月质量改善计划的一部分。在该工具实施前的一年中,研究人员记录了557岁以上的机械通气(气管造口术或气管内管)。这相当于每100个呼吸机的10.9个EAC。
在算法在儿童中心PICU定期临床实践的一年中,EAC的数量降至3,654个呼吸机 - 天,或每100个呼吸机的6.5天 - 减少40%。研究人员表示,使用该算法和产生的EAC的持续下降并未改变PICU中患者的死亡人数,入伍或逗留时间的数量。他们还估计,获得更少的EACS的直接成本节省约为每年26,000美元。
生病样赛说,这是与寻求预防不恰当使用或过度使用的抗生素的其他程序不同的是,在抗生素可能开始之前,“决策树”过程在思想过程中早期工作。
“该算法使得早期决定或针对微生物学检测关键点,而不是选择是否规定抗生素,”她说。“在JHCC,它确实确实使我们的员工更加思想和意识到他们的行为,它导致了甚至通过Covid-19大流行持续的实践的转变。”
接下来,研究人员计划在美国15个儿科中心引入EAC的诊断管理,验证其有效性,并表明管理计划可以适用于其他皮质。他们还希望他们的努力将作为EAC决策工具的模型,可用于其他临床环境。
进一步探索









用户评论