肿瘤治疗的t细胞增强
癌症是美国第二大死因。但近年来,一种革命性的疗法为对抗这种每年夺去近60万美国人生命的疾病带来了新的希望。嵌合抗原受体(CAR) t细胞疗法是一种高度定制的治疗方法,它直接从患者的血液中提取抗癌t细胞,并对其进行基因修饰,以增强其靶向和杀死癌细胞的能力。
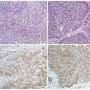
这种疗法对白血病等血源性癌症最有效。直到现在,它在应用于实体肿瘤时还没有那么有效,比如乳腺癌还有黑色素瘤——占了80%以上的癌症。
南加州大学维特比工程学院化学工程和材料科学系莫克家族系的一个学生研究小组发现了如何在CAR - t细胞治疗的基础上,同时刺激一种酶的产生,这种酶可以增强t细胞攻击和摧毁实体癌的能力。
这项研究由博士生Zachary Dunn和Yun Qu领导,已经发表在杂志上人类基因疗法.
Dunn说:“为实体肿瘤设计CAR - t细胞是一个活跃的研究领域,只是目前还没有突破。”“有迹象表明,CAR - t细胞可能能够对抗实体肿瘤,我们希望以一种新的方式解决这个问题。”
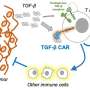
在CAR - t细胞疗法中,从病人身上抽取血液,然后对t细胞进行处理,使其被赋予一种叫做CAR - t细胞的特殊基因。t细胞是对抗病原体的人体免疫反应的关键细胞嵌合抗原受体-它被设计成与一种蛋白质结合癌症细胞。南加州大学维特比研究小组正在使用一种人类病毒的工程版本,将杀死癌症的CAR基因插入t细胞。
Dunn说CAR - t细胞治疗的一个主要优势是它通常比其他癌症治疗更少使病人衰弱,因为治疗细胞上的工程受体专门针对癌细胞的细胞外标记,而不是针对健康细胞。
CAR - t真的可以让t细胞瞄准癌细胞,然后进行必要的激活和刺激,以激发其杀伤癌细胞的能力。研究表明,CAR - t细胞有可能在体内存活更久,所以它们能够将癌症拒之门外。”Dunn说。化疗和放疗的目标是任何快速分裂的细胞,这将伤害癌细胞,以及身体中许多其他类型的细胞。”
尽管有这些优点,但治疗实体肿瘤的效果要低得多,因为实体肿瘤创造了一个微环境,在那里,免疫抑制物质,如腺苷积累。腺苷会阻止CAR - t细胞疗法对癌细胞产生有效的免疫反应。
有希望的新方法
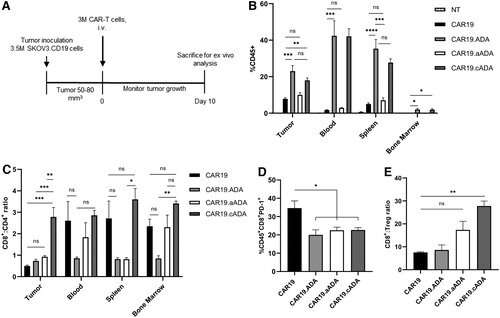
正是在这里,南加州大学维特比团队释放了他们的秘密武器,以对抗这种肿瘤中的免疫抑制环境:腺苷脱氨酶(ADA)。邓恩和他的同事们发现,通过对CAR - t细胞进行工程改造,使其也释放出更多的ADA酶,肿瘤的免疫抑制微环境被打破,使抗癌细胞能够更好地穿透肿瘤。
腺苷脱氨酶将腺苷降解为肌苷,从而使其阻断CAR-T细胞治疗的能力失效。我们预测,通过减少腺苷的数量,或增强t细胞对腺苷的抵抗力,它将增强CAR - t细胞的实体肿瘤疗效,”Dunn说。
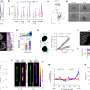
在实验室中,当他们改造CAR - t细胞使其也分泌ADA酶时,研究小组看到了有希望的结果,发现这种酶有效地减少了t细胞的消耗——帮助细胞保持它们的抗癌能力。
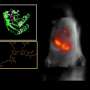
邓恩说,研究小组随后进行了体内实验,他们研究了免疫缺陷小鼠体内人类癌细胞的生长。
“我们将CAR - t细胞作为一种治疗剂,根据肿瘤的生长,我们能够看到ADA的过表达增强了CAR - t细胞控制肿瘤的能力肿瘤邓恩说。
这意味着抗癌细胞能够比以前更好地渗透实体肿瘤,同时也能随着时间的推移控制肿瘤。
“我们确实看到过表达ada的CAR - t细胞浸润增加。我们还发现,在小鼠的不同器官中,过度表达的ada增强了t细胞在它们体内的持久性,”邓恩说。
该团队目前正在继续他们的临床前研究,以更好地靶向CAR - t细胞来攻击不同类型的癌症。
Dunn说,癌症的特征之一是它具有基因组不稳定性,因此,通过一种治疗方法阻断癌症的免疫抑制途径,癌症可能能够通过另一种途径适应并抑制这种免疫。为了对抗这种情况,研究小组正在研究一种CAR - t细胞方法,这种方法可能能够同时阻断多种途径,降低癌症寻找其他方式抑制免疫的能力。
“如果能把这个领域向前推进到瞄准目标的程度,那肯定是令人兴奋的实体肿瘤CAR - t细胞,”邓恩说。