改善了具有COVID-19的人的“混合”免疫力看到的细胞反应
华盛顿大学学校的研究人员说,与疫苗接种之前感染了SARS-COV-2的人相比,与唯一保护的人是疫苗相比,会产生更特异性的免疫反应,并产生更广泛的抗体反应。医学。
“仅疫苗就可以很好地保护疾病;它们并没有产生那样多样化免疫反应UW免疫学系副教授Marion Pepper表示,领导该研究的副教授Marion Pepper说。
胡椒和同事在期刊上报告了他们的发现细胞。分别是博士后和博士生的劳伦·罗达(Lauren Rodda)和库尔特·普鲁纳(Kurt Pruner)和西雅图贝纳罗亚(Benaroya)研究所的彼得·莫拉维克斯(Peter Morawksi)是报纸上的主要作者。
可以通过两种方式获得对SARS-COV-2的免疫力:通过获取感染或获得疫苗。如果您从感染中获得它,那就是“自然获得的免疫力”。如果您仅凭疫苗接种而获得它,那就是“疫苗获得的免疫力”。但是,如果您从感染中得到它,然后您也获得了疫苗,那就是“混合免疫力”。先前的研究表明,与自然获得或获得免疫的疫苗相比,杂种免疫可为病毒提供更好的保护。
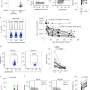
在新研究中,研究人员试图找出原因。他们比较了30名先前感染的人中的三剂疫苗中对SARS-COV-2的免疫反应的差异,以及24人接受了疫苗接种但从未感染。
他们发现,在疫苗接种后,先前被感染的人会产生更多的记忆B细胞,这些记忆B细胞产生可以中和病毒并防止感染的抗体。这些杂交免疫力患者的记忆B细胞还产生了更广泛的抗体,这些抗体不仅可以中和该病毒的原始菌株,而且还可以为抗体,以及诸如Delta和Omicron之类的最新变体。
Pepper说:“即使他们的第一次感染是由最早的菌株引起的,武汉菌株以及他们收到的疫苗是基于菌株的,杂种免疫力的人也能够产生对我们对其扔给他们的每种变体的中和抗体。”
杂交免疫还产生了一种细胞免疫反应,对战斗更为特异性病毒感染,称为Th1响应。在这个回应中,免疫细胞称为CD4+T细胞释放炎症信号,特别是一种称为抗病毒的干扰素γ的细胞因子。CD4+还发现来自先前感染个体的T细胞会产生更多的白介素-10,可以抑制炎症并可能预防病理。
“虽然额外的疫苗接种可能会增加CD4的数量+那些未被感染的人中的T细胞,它无法产生相同的CD4质量+在杂交免疫力的患者中看到的T细胞反应。” Pepper说。
几个因素可以解释为什么混合免疫力看起来更强大。一个因素可能只是时间。暴露于病原体后,免疫细胞淋巴结完善免疫反应。这种免疫成熟过程会产生对新感染更有效的抗体和细胞。
在混合免疫组的情况下,从感染到收到疫苗的时候已经过去了一年。另一方面,仅疫苗组中的个体在第一次就接受了第二剂剂量,从而使免疫系统的时间更少。
另一个因素可能是免疫系统首先与入侵病原体相互作用。身体的不同部位具有不同的环境,可以塑造免疫系统应对感染。研究参与者的杂交免疫力的免疫细胞首先在其肺部和鼻腔通道中遇到病毒。相比之下,仅疫苗组中的细胞首先遇到了接种疫苗的肌肉中的病毒蛋白。
Pepper说,肺部和粘膜组织中的暴露很可能会在鼻腔通道中发现会产生更好的免疫反应对呼吸道病原体的免疫反应,因为然后可以在这些部位更好地保留细胞。她的小组的发现可以帮助科学家设计利用这种效果的疫苗,例如那些可以用于鼻腔通道或直接吸入肺部的疫苗。
Pepper说,尽管先前感染后的疫苗接种似乎会增强对SARS-COV-2感染的免疫反应,但至关重要的是,被感染的人受到疫苗接种以获得这种益处,这一点至关重要。“拥有Covid-19的人肯定应该接受疫苗。不仅会随着时间的流逝感染的免疫力减弱,而且还需要疫苗接种才能产生这种混合免疫力。”