在结肠炎患者中,皮肤状况可能源于肠道
加州大学旧金山分校的研究人员的一项新研究揭示了肠道炎症不仅会破坏消化系统,还会破坏皮肤。在这个故事中,主要的玩家是专门的免疫细胞和生活在肠道和皮肤内的细菌群落(称为微生物)。
科学家们越来越意识到干扰对肠道微生物组会影响身体的其他部分。这些变化与哮喘、类风湿性关节炎、多发性硬化症等疾病的风险增加有关。
在2022年5月31日发表的一项研究中细胞的报道该研究团队调查了结肠炎或大肠慢性炎症是如何导致身体衰弱的皮肤看起来像感染但实际上并不含有皮肤病原体的情况。
“我们了解到的是,这些因素与肠道炎症实际上会导致皮肤对它已经习惯的微生物产生不同的反应,”皮肤科医生、医学博士、该研究的资深作者Tiffany Scharschmidt说。“皮肤上细菌的组成并没有改变。相反,改变的是皮肤免疫反应他们。”
Scharschmidt认为这一发现可能有助于解释结肠炎相关的皮肤疾病。
大量的微生物
通常情况下,入侵病原菌被攻击和驱逐免疫细胞但是,人体微生物群中行为良好的微生物成员——被称为“共生菌”——却能被人体所耐受免疫系统.这种耐受性在婴儿期很早就建立了。
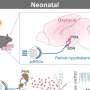
Scharschmidt和她的团队开始更好地了解肠道中免疫微生物组环境的破坏是如何影响另一个遥远器官——皮肤中的微生物组的耐受性的。这种现象发生在一系列的情况下,包括结肠炎,属于炎症性肠病(IBD)的保护伞。
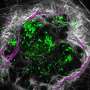
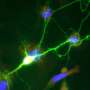
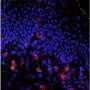
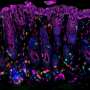
这项研究是由当时的研究生Geil Merana博士带头进行的,主要集中在诱导结肠炎成年老鼠观察免疫系统以及肠道和皮肤中的微生物群是如何反应的。研究小组发现,这使得中性粒细胞(一种炎症免疫细胞)能够渗透到皮肤中。在小鼠中,这种中性粒细胞的入侵需要一种名为IL-1的分子的活性,这种蛋白质在调节免疫反应中起着重要作用。在患有ibd相关皮肤疾病的人类中也观察到了这种入侵。
扭转局面反对宽容
第二个惊人的发现是,结肠炎似乎破坏了早期对特定皮肤共生细菌的耐受性,导致免疫系统针对之前与之和睦相处的微生物发起炎症反应。
人体对某种细菌的耐受能力是通过平衡两种功能相反的免疫细胞的工作来维持的。T调节细胞,或称treg,促进耐受性,而T效应细胞则防御不属于身体的分子或微生物。当treg抑制T效应细胞时,就会产生耐受性。
研究小组观察了针对常见皮肤细菌表皮葡萄球菌的T细胞,这种细菌通常是无害的。他们发现,结肠炎导致treg与T效应细胞的比例降低。他们得出结论,这种Treg缺陷是导致皮肤炎症的原因。
然后研究人员诱导结肠炎在一组T细胞对IL-1无反应的小鼠中。与正常小鼠的反应相反,转基因小鼠的皮肤中没有中性粒细胞的积累。两种T细胞的比例不受影响,无炎症发生。
这些结果表明IL-1在打破耐受和an的平衡中起着关键作用炎症反应据Scharschmidt说。
Scharschmidt说,能够保持t细胞平衡反应的疗法可能是未来研究和发展的有前途的方法。“了解皮肤内部的情况是思考解决该问题的新途径的第一步。”