精确肿瘤学方法显示了隐藏基因突变的高级别胶质瘤的潜力
密歇根大学罗盖尔癌症中心的研究人员发现了一种新的治疗方法,用于治疗一种侵袭性儿童脑癌,使用的疗法已经被批准用于治疗癌症。
“我们的发现具有立即转化的潜力,这是非常令人兴奋的,”资深研究作者Maria Castro博士说,她是密歇根医学院R. C. Schneider学院神经外科教授和细胞与发育生物学教授。
该团队开发了一种小鼠模型小儿胶质瘤的组蛋白基因突变叫H3.3-G34。大约一半患有脑癌的儿童都有这种突变。小鼠模型允许研究人员研究肿瘤在功能性免疫系统存在的情况下,显示了长期生存的前景。
带有H3.3突变的肿瘤在修复DNA方面存在缺陷。这意味着肿瘤对放射治疗这是一种通过破坏DNA起作用的治疗方法。放疗与手术相结合已成为儿科高级别胶质瘤的标准治疗方法。
这一发现还表明,通过将辐射与一种小分子抑制剂结合,可以进一步削弱DNA损伤反应,从而协同作用。他们在人类细胞培养物和使用帕米帕利布(PARP抑制剂,已被证明可以穿过血脑屏障)的小鼠中进行了测试。
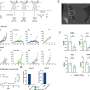
“如果我们将抑制DNA修复的小分子与放疗结合起来,辐射会变得更有效。我们发现这种方法不仅提高了小鼠的中位存活率,而且还使我们长期存活下来,”卡斯特罗-洛温斯坦实验室的博士后圣地亚哥·哈斯博士说。Haase是这篇论文的第一作者,发表在临床调查杂志.
更重要的是,当研究人员将另一种肿瘤注射到接受联合治疗并长期存活的小鼠体内时,80%的小鼠能够在不进行任何额外治疗的情况下消除新肿瘤。这表明免疫记忆对预防癌症复发至关重要。
“这很关键,”卡斯特罗说。“这种特殊的肿瘤通常可以通过手术切除。但大约一年后,肿瘤复发,这就是病人死亡的原因。通过将辐射与一种抑制DNA修复的小分子结合起来,我们不仅消除了原发肿瘤块,还利用了免疫记忆来保护这些动物免受肿瘤复发。这是一个重要的考虑。”
之前的一项临床试验在儿童高级别胶质瘤中测试了一种不同的PARP抑制剂,但由于反应不良而停止。研究人员观察了使用的抑制剂veliparib,发现它在通过血脑屏障方面不如pamiparib有效。此外,它在杀死肿瘤细胞.当在动物模型中进行测试时,它并没有提供与辐射结合的生存效益。该试验也没有根据基因突变选择患者。
“这是精准医疗如何运作的一个很好的例子。当我们能够对肿瘤进行分子分析时,它就能告诉我们针对肿瘤细胞所携带的突变采取何种治疗方法。Pedro Lowenstein,医学博士,博士,Richard C. Schneider学院神经外科教授,细胞和细胞学教授说发育生物学在密歇根医学院。
更进一步,研究人员还在细胞质中观察到细胞核外的DNA片段,这是一种不寻常的现象,表明病毒感染或细胞损伤。在这一过程中,他们发现细胞质中的DNA会刺激一种叫做STING的通路,这种通路就像免疫系统的警钟,告诉人们有些地方出了问题。
“STING通路在这些肿瘤细胞中被激活,这表明我们可以从另一个新的治疗角度来治疗这些阻塞STING通路的肿瘤,”卡斯特罗说。
结合STING激动剂和辐射导致长期生存和60%的小鼠的免疫记忆。
H3.3突变是儿童癌症患者的常规筛查。此外,所有接受测试的疗法都已获得FDA批准。研究人员目前正致力于将他们的发现转化为两个临床试验,一个是测试帕米帕里布与辐射的结合,另一个是使用STING激动剂与辐射的结合。